V tomto speciálu se dočtete vše o mutaci genu BRCA. Svůj příběh sdílí zdravá nosička mutace BRCA1, která se rozhodla snížit riziko onemocnění podstoupením preventivních operací. O riziku, diagnostice a preventivních opatřeních u nosiček genetické predispozice ke vzniku nádorového onemocnění se pak dočtete v článcích od lékařků z Ambulance lékařské genetiky, Onkologie, Gynekologie a Plastické chirurgie.
Příběh zdravé nosičky genetické mutace BRCA1, která se rozhodla snížit riziko onemocnění podstoupením preventivních operací.

Proč si mám nechat řezat do zdravého těla?“ běžela mi hlavou další vlna sebelítosti. Po narození třetího dítěte se na mě začaly hrnout myšlenky, že přichází ten čas postarat se o sebe, abych tu pro ně byla co nejdéle. Dokud nebyla malá na světě, cítila jsem, že můžu být ještě v klidu. Ale pak to na mě dolehlo.
Život s mutací BRCA může mít mnoho podob. Buď to víte a nějak to zpracujete, nebo žijete ve strachu. Nebo to nevíte, jste v klidu a nic se neděje, protože patříte k těm šťastným, anebo to, v tom horším případně, zjistíte, až když je pozdě.
„Je mi to líto…“ znělo z úst lékařky, která mi oznamovala, že jsem také nosičkou genetické mutace BRCA1, když mi bylo cca dvacet let. Vyslechla jsem si stejný verdikt jako téměř každá žena ze strany mé mámy. „… můžete to ale brát tak, že to víte a můžete s tím něco dělat. Mnoho lidí to štěstí nemá.“ Nijak zvlášť mě ta zpráva nezasáhla. Zpětně cítím, že to bylo právě kvůli tomu, co řekla.
Svět internetu nebyl v té době přeplněný všemi informacemi a dezinformacemi, tak jsem žila vlastně jen z toho, co mi řekla ona. Ani jsem neměla tendence něco hledat. „Prostě mám teď nárok na to být víc hlídaná,“ řekla jsem si a tím to pro mě haslo. V tu chvíli jsem ani nic jiného dělat nemohla a nechtěla. Byla jsem ve věku, kdy jsem brala život tak, jak jde, a víc mě zajímal svět a to, jak si všechno pořádně užít. Jako holka, která z puberty vyrostla až s narozením dětí, jsem si vůbec nepřipouštěla, že bych to měla nějak řešit, dokud jde jen o mě. Dnes vím, že některé ženy tato zpráva zasáhne velmi silně. Některé začnou žít ve strachu, kdy to přijde, bojí se výsledku každé kontroly, některé začnou svalovat vinu na rodiče, kteří jim mutaci předali, a upadají do sebelítosti nebo i vzteku na ně. Jiné se k tomu postaví radikálně a začnou řešit preventivní operace dříve, než mají děti, podstupují dokonce umělá oplodnění, aby jejich budoucí potomci tuto mutaci nezdědili. A některé se o mutaci dozví bohužel až ve chvíli, kdy nemoc propukne.
Z pohledu někoho znalého jsem k tomu mohla svým způsobem přistupovat nezodpovědně, protože jsem s tím něco neudělala dřív. Vznik rakoviny prsu nebo vaječníků u mutace BRCA1 bývá často v nízkém věku a od 35. roku riziko strmě stoupá. Jenže já si to v hlavě nastavila tak, že dokud nemám odrozeno, jsem „chráněná“. Věk, v kterém onemocněla babička a teta, taky ovlivnil pomyslnou věkovou hranici, kterou jsem si v hlavě nastavila, a možná jsem i trošku doufala, že do té doby moderní medicína připraví nějakou zázračnou pilulku a bude to víc „easy“.
„Dokojím a jdu na to,“ říkala jsem si, ale zároveň mě nahlodával červíček. „Jsem mladá, jsem zdravá, jsem fit, nikdy jsem nebyla na žádné vážné operaci… musím? Fakt nemůžu být jednou z těch 20 %? Já to přece zvládnu… nechci se dostat tak mladá do přechodu, nechci začít tloustnout, vadnout, stárnout!“ Nenechala jsem si to pro sebe, mluvila jsem o tom otevřeně. Nepotřebovala jsem přesvědčovat, že to mám, nebo nemám dělat. Potřebovala jsem to prostě jen ventilovat. Sdílet, nebýt na to sama. Pro zdravého člověka je to zcela nepředstavitelné nechat si vzít vaječníky a prsa kvůli prevenci. Když ale potkáte někoho, kdo prochází léčbou, dojde vám toho dost. Obzvlášť když má děti stejně staré jako vy. Obzvlášť když ten boj pak prohraje. „Kdybych měla tu možnost vědět to předem, ani nad tím nepřemýšlím,“ zní mi ještě teď v uších slova kamarádky, která to štěstí neměla, a myslím, že právě to mě zbavilo jakýchkoliv pochyb. Smrt jako takovou zvládám přijmout dobře, pokud jde o člověka, který zažil, co mohl, vychoval děti, poznal vnučky, vnuky, pravnuky… Ale když jde o mladé rodiče od dětí, těžce mě to zasahuje, protože se mě to dotýká.
Od začátku jsem měla jasno, že pokud přijde to rozhodnutí se vším začít, budou vaječníky tou první ze dvou operací, protože odhalení nádorového bujení je u nich mnohem komplikovanější než u prsou. Zároveň to byl můj velký strašák. „Přechod, přibírání, hormony, narkóza... nechci to!“ byly moje nejsilnější myšlenky. Zpětně vidím, že všechny strachy přicházely hlavně kvůli nedostatku informací.
Bylo to v květnu 2022, kdy jsem byla na gynekologické kontrole a bavily jsme se s lékařkou o prevenci – šetrném způsobu odstranění vaječníků a vejcovodů i o nahrazení hormonů substitucí, která by snížila dopady umělého přechodu. „Víte co, dejte mi termín, musím to udělat hned...“ přišlo z minuty na minutu rozhodnutí, které jsem se bála udělat. V tu chvíli jsem pocítila, že je to tak správné, a věděla jsem, že ten rok chci vyřešit i operaci prsou. Okamžitě se dostavila velká netrpělivost a trochu i strach, abych to nakonec všechno stihla včas. Ten rok jsem slavila 37 let. V době čekání jsem se snažila uklidňovat.

S dětmi o všem mluvíme. Celá rodina mě v mých rozhodnutích maximálně podpořila.
Hodně mi v tom všem pomáhaly Bachovy esence, ale i můj muž, který absolutně nepochyboval o správnosti toho, co se chystám podstoupit. Bála jsem se změny těla, jizev, tloustnutí, vypadávání vlasů… Pokoušely se o mě i myšlenky, co když dopad bude horší než přínos. Když mi ale gynekolog řekl, že i zvládání přechodu je hlavně o hlavě, přepnula jsem. Zmáčkl to správné pomyslné tlačítko a já se zaměstnala cvičením a vším možným, abych byla fit a zdravá, připravená na zákrok a následnou rekonvalescenci. Hormonální substituci jsem se nejdříve vnitřně bránila s pocitem, že to přece nějak zvládnu sama, ale přechod v nízkém věku nese svá rizika (osteoporóza, kardiovaskulární onemocnění), tak jsem i tu přijala jako nezbytnou. Nakonec jsem začala vidět i nějaká pozitiva. Tím největším bylo to, že si už nebudeme muset dávat pozor, a příjemným bonusem byl i fakt, že nebudu menstruovat.
Operace trvala asi půl hodiny a můj pobyt v nemocnici jen dva dny. Na co jsem ale narážela v průběhu rekonvalescence, byla netrpělivost. Chtěla jsem být hned v pohodě, fungovat, jako kdyby se nic nedělo, jít co nejdříve do práce, prostě žít život jako předtím. Jizvy po laparoskopii byly téměř neznatelné, cítila jsem se celkově dobře, ale přišlo něco jako šestinedělí a neustále jsem řešila, co to je a jestli je to normální. Kvůli neschopnosti tuto situaci okamžitě vyřešit jsem se nemohla dobře soustředit. Do tří měsíců se ale vše srovnalo a já se uklidnila.
Nechtěla jsem na nic čekat a objednala jsem se na konzultaci k plastickému chirurgovi. Obava z preventivního odstranění prsou s okamžitou náhradou byla pro mě (ač to zní možná paradoxně) minimální. Přístup operatéra mi pomohl k ještě větší psychické pohodě a za půl roku jsem byla na sále znovu.
I přesto, že dnes existuje možnost ponechat si bradavky a dvorce, byla jsem od začátku rozhodnutá, že chci, aby odstranili všechno, co půjde. Když už to mám podstoupit, tak ať tam přinejlepším žádná zbytková tkáň nezůstane. V tu dobu už jsem měla dávno srovnané priority a trošku nechápala, jak jsem mohla myslet tak povrchně a chtít třeba i vyčkávat, jestli nemoc někdy nepropukne, jen ze strachu ze změny nebo proto, abych do sebe nemusela nechat řezat. V tomto období mi byly tyto věci už jedno. Chtěla jsem hlavně udělat maximum pro to, abych se vyhnula potenciálnímu onemocnění.
Když člověk čte o tom, čím vším musí ženy s nádorem prsu projít, že na konci je stejně čeká odstranění prsu a náhrady se dočkají za několik let, připadá si jako blázen, že vůbec myslel na to, že přijde o svá už tak riziková prsa a dostane hned nová s minimem rizika. Bez chemoterapie, bez ozařování, beze strachu, že by se něco mohlo vrátit.
Snažila jsem se brát vše pozitivně. Drenům jsem říkala kabelky.
Mám teď tedy umělá prsa s už relativně vybledlými jizvami a dnes už i dotetovanými dvorci, takže když mě někdo zahlédne letmo nahou, nepozná nic.
Nebylo to úplně bez problémů, musela jsem s jedním prsem na revizi druhý den po operaci kvůli hematomu, což jsem v ten den obrečela. Bála jsem se, že o prso přijdu, že se bude špatně hojit, že budu mít škaredou jizvu. Nakonec to nemělo na nic vliv, snad jen na malý rozdíl ve velikosti daného prsu, což mě ve výsledku nijak netrápí. Měla jsem štěstí a určitě to bylo i díky veškeré přípravě (vitamíny, minerály, psychická pohoda) a šikovnosti plastických chirurgů, že jsem se dobře zhojila, což také není samozřejmost. Přijala jsem nová prsa hned za svá a musím říct, že se nemám o nic míň raději než předtím.
Jsem moc ráda, že jsem všechno zvládla vyřešit včas, snížila své riziko na riziko běžné populace a díky své úžasné rodině, dětem, manželovi, kamarádkám a i těm svým bachovkám jsem všemi emočními fázemi prošla relativně v klidu. Za to všem patří moje velké poděkování.
Děkuji také všem z Oddělení plastické chirurgie Nemocnice České Budějovice, a.s., kteří se o mě starali, zejména hlavnímu operatérovi MUDr. Pavlu Kurialovi, který mě svým laskavým a klidným přístupem úplně zbavil veškerých obav, což jistě přispělo k psychické pohodě a dobré rekonvalescenci, a byl k dispozici pro všechny mé dotazy. Děkuji také vrchní sestře Mgr. Heleně Prokešové, která si se mnou po operaci lidsky povídala a vnášela klid nejen do pooperační léčby. Poděkování patří také MUDr. Petru Valhovi, Ph.D., MUDr. Gabriele Urbancové i MUDr. Martinu Michalovi z Gynekologicko-porodnického oddělení za úžasný přístup a celkovou péči. A v neposlední řadě všem z Radiologického a Onkologického oddělení za veškerou preventivní péči, zejména pak MUDr. Ivoně Mrázové, MBA, která mě má dlouhá léta na starosti a o všech možnostech se mnou mluví vždy bez nátlaku a soudu.
Za kompletní prsa musím také poděkovat tatérce Tereze Tillmannové, která umí vytetovat dvorce v 3D podobě tak, že vypadají, jako by byly vlastní. Pro ženy po prodělaném onemocnění nebo preventivním odstranění prsou dělá tuto službu zdarma. Ukázku její práce můžete vidět ZDE
JE TŘEBA O TOM MLUVIT
SVŮJ PŘÍBĚH SDÍLÍM I S LUCIÍ KOUT V RÁMCI JEJÍHO PROJEKTU STORIES, KTERÝ MÁ POUKÁZAT NA TY MEZI NÁMI, KTEŘÍ SE V ŽIVOTĚ MUSELI SETKAT S PŘEKÁŽKAMI A VYPOŘÁDALI SE S NIMI, A POMOCI ZÍSKAT PROSTŘEDKY PRO TY, PRO KTERÉ JE BOJ S JEJICH OSUDEM NÁROČNĚJŠÍ. JSEM RÁDA, ŽE TOHO MOHU BÝT SOUČÁSTÍ. DĚKUJI!
Jana Duco
pacientka v preventivní péči
Onkologická onemocnění patří v souhrnu mezi častá onemocnění a mohou se týkat kohokoli z nás. Faktory zvyšující riziko vzniku nádoru jsou různé. Patří mezi ně např. věk, pohlaví, ale také životní styl a prostředí. Náš životní styl dokonce může být tím hlavním, co se na vzniku nádoru podílí (kouření u nádorů plic, HPV infekce u nádorů děložního čípku apod.). Vzácněji u člověka existují rizika vrozená – drobné chybičky dědičného materiálu, které samy o sobě ke vzniku nádorového onemocnění nestačí, ale riziko jeho vzniku celoživotně významně zvyšují. U nosičů vrozených dispozic není jisté, že nádor vznikne, ale riziko je celoživotně vysoké a postupně narůstá.
Mezi významné genetické dispozice pro vznik nádorů prsů a vaječníků patří mutace genů BRCA1 a BRCA2. BRCA geny jsou u zdravého jedince odpovědné za opravu genetické informace v buňkách. Pokud nefungují správně, tedy jsou mutované, hromadí se v buňkách chyby, které mohou vést k vzniku nádorového onemocnění. Z tohoto důvodu u nosičů mutací BRCA genů vznikají nádorová onemocnění v nižším věku a častěji než u zbytku populace.

MUDr. Zuzana Šimková
Ženy nosičky mají ve srovnání s běžnou populací cca 5–10× vyšší riziko pro karcinom prsu a 30–40× vyšší pro karcinom vaječníků. Těmto hodnotám odpovídá celoživotní riziko vzniku karcinomu prsu asi 80 % a karcinomu vaječníků 40–60 %. Výskyt jednoho typu nádoru nesnižuje rizika vzniku jiných; ženy mohou mít v průběhu života i více nádorů. Např. celkové riziko vzniku druhého karcinomu prsu u ženy, která již jeden nádor prsu měla, je přibližně 60 %. I muži nosiči mají oproti běžné mužské populaci riziko vzniku nádorů vyšší, ale míra rizika zdaleka nedosahuje hodnot jako u žen. Vezmeme-li tedy velkou skupinu žen nosiček, většina z nich někdy v průběhu života prodělá nádorové onemocnění, část z nich i více než jedno. Vezmeme-li stejně velkou skupinu mužů nosičů, většina z nich nádorem nikdy neonemocní. Nikdy ale nevíme, u koho z nich to bude a kdy.
Mutaci v genech BRCA nese přibližně každý dvoustý Středoevropan. K vyšetření vrozených nádorových dispozic jsou odesíláni obvykle onkologičtí pacienti, u kterých je nádorové onemocnění něčím neobvyklé (nádor v mladém věku, specifický typ nádoru apod.) nebo se v jejich rodině objevují nádory častěji. Ne každé nádorové onemocnění je důvodem k provedení genetického testu. Jakmile se v rodině mutace genu BRCA zjistí, mohou podstoupit cílený genetický test i příbuzní (doporučení, kdo v rámci rodiny může podstoupit genetické vyšetření, je součástí závěrečné genetické zprávy).
Vyšetření se provádí z odběru krve. Čtení genů BRCA probíhá v rámci panelu genů všech známých genetických nádorových dispozic (existuje více genů, které v případě poškození zvyšují riziko vzniku nádorů). Výsledky vyšetření jsou dostupné obvykle za 3–6 měsíců.
Pokud člověk nesplňuje podmínky k vyšetření genetických nádorových dispozic z prostředků veřejného zdravotního pojištění, a přesto o toto vyšetření má zájem, může si ho uhradit jako samoplátce. Cena se dle rozsahu vyšetření pohybuje v řádech desítek tisíc korun. Zde je třeba zmínit, že pokud není splněna podmínka pro hrazené vyšetření, je riziko nosičství významné genetické dispozice malé.
Žádný genetický test člověku nedá odpověď na otázku, jestli nádor někdy mít bude, nebo nebude – ani sebezávažnější vrozené riziko neznamená, že ho nádor potkat musí, naopak i s „bezvadným“ dědičným materiálem může prodělat několik onkologických onemocnění. Test umožní člověku poznat svá rizika a podniknout preventivní kroky.
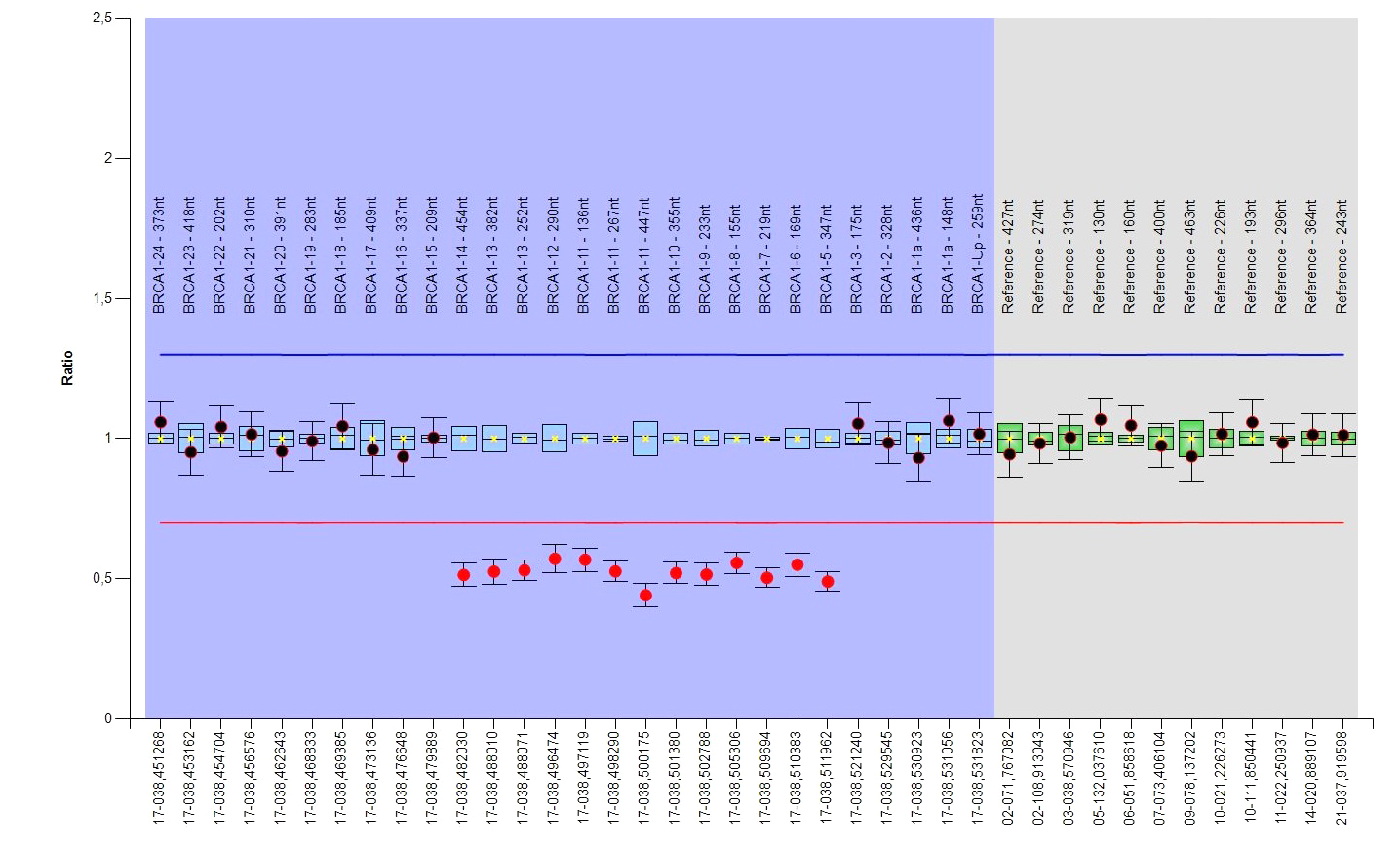
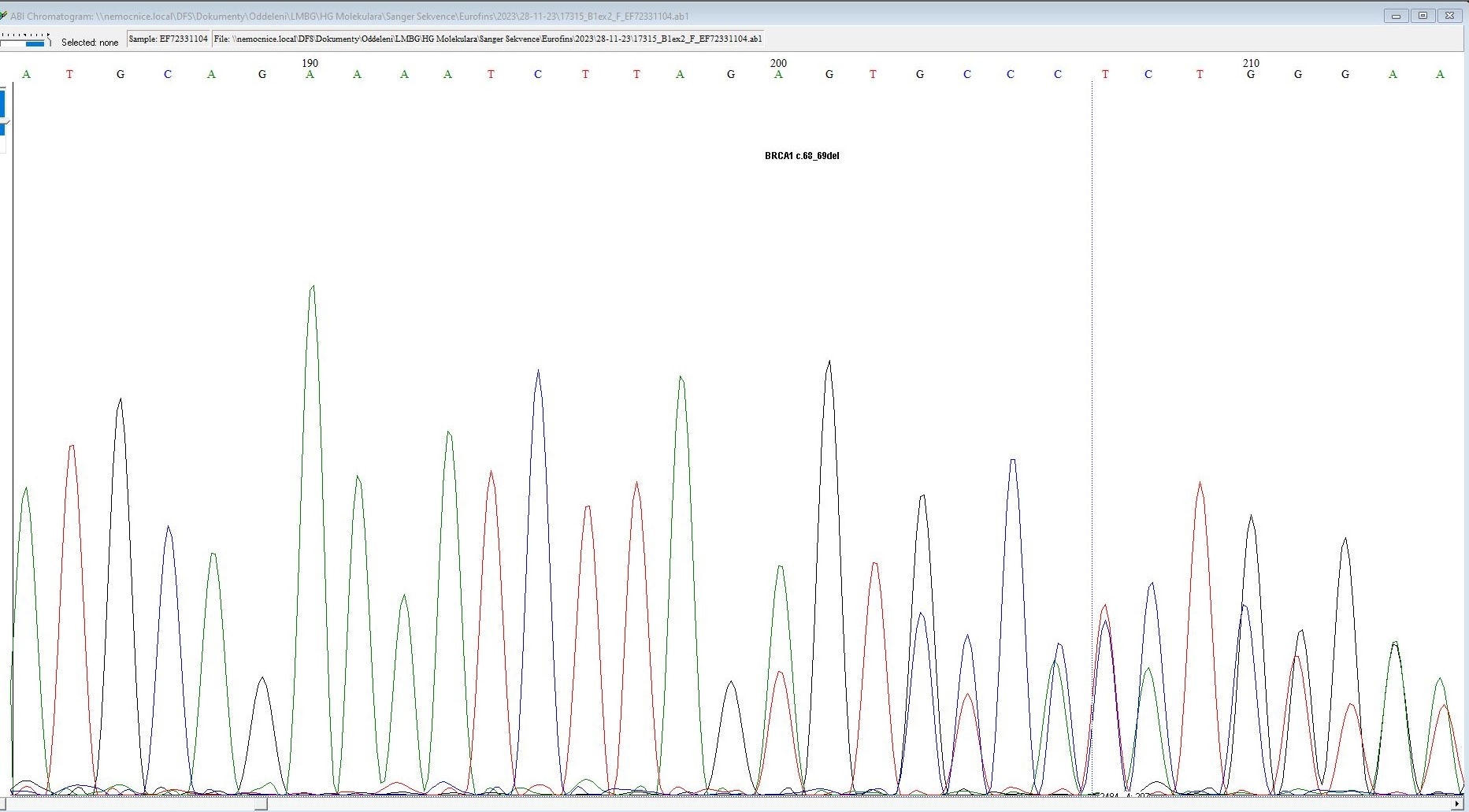
Vlevo: Výstup z genetického testování metodou MLPA. Červené značky pod čarou značí chybějící kousek genu. Vpravo: Výstup z klasického sekvenování (metoda laboratorní diagnostiky). Chyba genu je zde vyobrazena posunutím čtecího rámce - na dalších pozicích se zobrazuje jako zdvojené různobarevné „kopečky“.
Při nalezení mutace genů BRCA1 nebo BRCA2 je vyšetřovaný podrobně informován o významu výsledku a strategiích, jak se dá nádorové riziko ovlivnit. Mutace genů BRCA jsou v současnosti neodstranitelné. Vždy má smysl upravit svůj životní styl a zbytečně si nepřidávat další odstranitelná rizika, ale bohužel to samo o sobě nestačí.
V případě průkazu mutace je doporučeno (a vzniká nárok ze strany veřejného pojištění) chodit na četnější pravidelná vyšetření k lékaři, aby se případné nádorové onemocnění odhalilo co nejdříve. U žen jsou kontroly zaměřeny především na prsní žlázy a reprodukční orgány. Další doporučené kontroly se odvozují od rodinné zátěže a konkrétního poškozeného genu.
Pravidelné kontroly se obvykle zahajují v 25 letech, v případě výskytu časného nádoru v rodině i dříve, v půlročních intervalech. U mužů je první vyšetření doporučeno mezi 35.–40. rokem věku. Sledování u mužů může probíhat cestou praktického lékaře, u žen by měl kontroly koordinovat a provádět onkolog, který stanovuje rozsah a přesný obsah pravidelných vyšetření.
Systém kontrol nezabrání vzniku nádorového onemocnění, ale napomůže k včasné detekci již vzniklých nádorových buněk, a tedy ke zvýšení pravděpodobnosti úspěšné léčby.
K opravdu významnému snížení rizika slouží preventivní (profylaktické) operace. V případě mutace BRCA tedy preventivní odstranění prsních žláz, obvykle s navazující rekonstrukcí prsu implantátem nebo vlastní tkání pacientky, a odstranění vaječníků a vejcovodů s eventuálním odstraněním dělohy.
Mezi těmito přístupy si žena může vybrat. Důrazně doporučená je hlavně preventivní gynekologická operace. Protože včasný záchyt nádoru vaječníku je stále výzvou i pro zkušené gynekology.
Po preventivních operacích většinu žen nosiček nádorové onemocnění v životě nečeká, ale menší část z nich stále může onemocnět, a proto jsou i po preventivních operacích pravidelně sledovány.
V současnosti jsou snahy o jednotné sledování nosičů napříč Českou republikou. Doporučení odrážejí aktuální posun v poznání a snaží se sjednotit pohled genetiků, onkologů, gynekologů a dalších odborníků. K nahlédnutí jsou na www.onkogenetika.cz.
Mutace genů BRCA jsou obsaženy v našem dědičném materiálu, který částečně sdílíme se svojí rodinou, a nosiči je tedy mohou předat další generaci. Mutace genů BRCA
vykazují tzv. autozomálně dominantní typ dědičnosti, tzn. že otec nebo matka nesoucí jednu mutaci v genu BRCA1 nebo BRCA2 ji předají 50 % svých dětí bez rozdílu pohlaví. Synové i dcery tedy mohou být také nosiči mutací genu BRCA.
Protože jedna mutace genu BRCA zvyšuje riziko vzniku nádorů až v dospělosti, vyšetření potomků je možné provádět od 18 let po genetické konzultaci. Současná medicína umožňuje zabránit přenosu mutace na další generaci vyšetřením embryí v průběhu umělého oplodnění. Po přirozeném početí se plod nevyšetřuje, protože plodu ani narozenému dítěti nezpůsobuje jedna mutace genu BRCA žádné zdravotní komplikace.
Být nosičem genetické mutace neznamená nutně, že člověk onemocní, riziko je však především pro ženy vysoké. Moderní medicína přináší v tomto směru pokroky jak v prevenci, tak v léčbě případného nádorového onemocnění. Pokud o riziku vím, mohu mu aktivně čelit. Vždy je dobré k sobě přistupovat zodpovědně.
MUDr. Zuzana Šimková
vedoucí lékařka
Ambulance lékařské genetiky
Na Onkologickém oddělení Nemocnice České Budějovice, a.s. je zavedena téměř 20 let tzv. onkogenetická ambulance, která poskytuje organizovanou specializovanou preventivní péči.
Do vznikající poradny se přihlásili k péči o pacienty MUDr. Ivona Mrázová, MBA, a MUDr. Petr Vítek, kteří se dodnes věnují mimo jiné i preventivní péči o zdravé nosiče mutace genu BRCA. O své činnosti a přínosu ambulance píše MUDr. Ivona Mrázová, MBA, na následujících řádcích.

MUDr. Ivona Mrázová a MUDr. Pavel Vítek
Onkogenetická ambulance Onkologického oddělení českobudějovické nemocnice vznikla jako jedna z prvních poraden tohoto typu v České republice ještě v době působení primáře MUDr. Jana Fischera. Vznik iniciovala MUDr. Helena Štěpánková z Ambulance lékařské genetiky, která se věnovala souvislostem onkologických onemocnění s dědičnými predispozicemi. Svoji činnost jsme tedy zahájili vyhledáváním vhodných kandidátů v rámci podávané onkologické léčby, kdy jsme se snažili dle rodinné anamnézy, osobní anamnézy a věku, kdy byl diagnostikován zhoubný nádor, identifikovat osoby, u kterých by se mohlo jednat o dědičnou formu zhoubného nádoru. Tyto „indikované“ pacienty jsme odesílali na konzultaci k MUDr. Štěpánkové. Testované nosiče s pozitivním výsledkem jsme začali sledovat a provádět u nich doporučená vyšetření. Tak začali přibývat další klienti, a to zdraví nosiči.
Moderní doba přináší objevy různých mutací genů. Je dobré tyto mutace odhalovat a znát, ale na provedená genetická vyšetření by měla navazovat péče o jejich nosiče. Existence takové ambulance je tedy naprostou nutností, aby preventivní genetické testování mělo smysl. Dle algoritmu doporučeného klinickým genetikem pacienty sledujeme, vyšetřujeme a zajišťujeme a hodnotíme odborná a zobrazovací vyšetření. Doporučujeme také operační profylaktické (preventivní) výkony. Lékař této poradny je, dá se říct, průvodcem nosiče zárodečné mutace a koordinátorem jednotlivých vyšetření prováděných prostřednictvím dalších odborností: radiologie, gynekologie, gastroenterologie, kožní, oční, chirurgie, plastická chirurgie, praktický lékař.
Tímto preventivním sledováním nemůžeme zabránit vzniku nádorových onemocnění, ale snažíme se o zachycení nádorového onemocnění v časném stadiu. V péči naší onkogenetické ambulance máme jak zdravé nosiče mutací, tak pacienty s nádorovým onemocněním, u kterých byla v jeho souvislosti zárodečná mutace prokázána. A tak se někdy přihodí, že se staráme o celou rodinu.
Nosiči jsou sledováni nejčastěji v intervalu 6 měsíců nebo 1 roku (dle výkonu), po provedených profylaktických výkonech v intervalu 1 roku. Řídíme se doporučením klinického genetika. V současné době je vyvíjena velká snaha o sjednocení, racionalizaci a doplňování daných doporučení v čase.
Po prokázání zárodečné mutace klinický genetik při předávání závěrečné zprávy nosičům doporučuje kromě jiného návštěvu Onkologického oddělení pro zařazení do onkogenetické ambulance. První návštěva onkogenetické ambulance bývá delší, jelikož je potřeba klientovi opakovaně vysvětlit problematiku „mám zárodečnou mutaci“. To znamená, že jsem nositelem genetické změny, která pro mě jako nosiče představuje výrazně zvýšené riziko vzniku zhoubného nádorového onemocnění.
Uchopit potenciální diagnózu nosičem není jednoduché. Při prokázání genetické zátěže u pacienta jsou reakce jeho rodinných příslušníků, potenciálních nosičů, různé. Někdo chce testovat, sledovat a vyšetřovat tzv. všechno, jiný se obává toho, že po testování zjistí, že je nosičem a bude mít v budoucnu zhoubný nádor, a o nabízenou péči ani nemá zájem. Má strach. Je potřeba trpělivost, empatie, pochopení a dostatek času.
Není jednoduché slyšet: „Máte prokázanou mutaci a to znamená, že máte relativně vysokou pravděpodobnost onemocnění zhoubným nádorem.“ Z pohledu onkologa, který léčí pacienty se zhoubnými nádory, je však ještě těžší sdělovat, že máte zhoubný nádor a potřebujete náročnou léčbu. Nejtěžší pak, že musíme léčbu ukončit.
Proto jsme rádi za každého zjištěného nosiče, který využije tohoto obrovského pokroku v odhalování pravděpodobnosti onemocnění zhoubným nádorem a následně i možnosti preventivního sledování, potažmo přistoupení k preventivním operačním opatřením ke snížení rizika onemocnění.

Při zahájení činnosti onkogenetické ambulance na Onkologickém oddělení jsme začínali sledováním nosičů BRCA1 a BRCA2. Dnes je spektrum sledovaných mutací daleko širší. V rámci preventivního sledování spolupracujeme s jinými odbornostmi, jejichž prostřednictvím se vykonávají preventivní operační zákroky. Moc tímto děkujeme za spolupráci zejména gynekologům a plastickým chirurgům. Zaznamenáváme zvyšující se nárůst preventivních chirurgických výkonů zejména u prsou a gynekologických orgánů.
Jedinci s dědičnými nádorovými syndromy jsou sice malou, ale přesto důležitou skupinou. Identifikace zdravých nosičů je klíčová pro zlepšení výsledků léčby. Pravidelná vyšetření mohou vést k časnému záchytu a snížení mortality, preventivní výkony pak ke snížení incidence (četnosti výskytu onemocnění).
Děkuji za spolupráci Ambulanci lékařské genetiky a lékařům všech zmiňovaných odborností. Děkuji paní doktorce Heleně Štěpánkové za její odhodlání nás před mnoha lety zorganizovat a všem zdravým nosičům za odvahu všechna ta rizika od nás opakovaně vyslechnout, chodit pravidelně na vyšetření a podstoupit preventivní výkony.
Ráda bych na tomto místě vyjádřila i obdiv nad odvahou Janinky (Jany Duco, pozn. redakce), která se rozhodla poodhalit své soukromí a veřejně promluvit o své cestě s mutací genu BRCA1. Naše společná cesta trvá už 13 let, od doby, kdy jsme ji převzali do péče z její tehdejší spádové ambulance v Brně.
MUDr. Ivona Mrázová, MBA
Onkologické oddělení
Komplexní onkologické centrum
Pacientky s mutací genů BRCA představují z pohledu gynekologa unikátní skupinu vyžadující specifický přístup. S ohledem na probíhající životní fázi, v níž u nich byla tato genetická odchylka zjištěna, a na jejich osobní preference se snažíme nabídnout jim taková opatření, která jim umožní prožít plnohodnotný život při nejnižší možné míře rizika vzniku nádorového onemocnění.

MUDr. Martin Michal
Vrozená mutace genů BRCA1 a BRCA2 je u žen příčinou rizika rozvoje nádorového onemocnění prsu, vaječníku a vejcovodu, dělohy, tlustého střeva a recta, žlučových cest, slinivky břišní a melanomu kůže a sítnice.
Zdravé ženy s vrozenou mutací genů BRCA1 a BRCA2 jsou sledovány onkologem a podstupují pravidelná vyšetření v doporučených intervalech.
Gynekologická péče o tyto pacientky spočívá nejen v jejich sledování, ale i doporučení vhodné metody antikoncepce a samozřejmě plánovaní a provádění preventivních operací.
Pacientky jsou každých 6 měsíců vyšetřeny gynekologickým ultrazvukem lékařem se zkušeností s gynekologickými zhoubnými nádory v kombinaci s laboratorním vyšetřením nádorových markerů.
Bohužel, zhoubné nádory vaječníků a vejcovodů jsou nádory agresivní, rychle rostoucí a jejich časná stadia jsou zcela bezpříznaková. Ultrazvuk ani žádné jiné zobrazovací vyšetření prováděné v pravidelných intervalech neumožňuje vždy zachytit časná stadia onemocnění a tím efektivně a zcela bezpečně tyto pacientky sledovat. Tento fakt byl opakovaně potvrzen rozsáhlými vědeckými studiemi.
Situace je odlišná od možností sledování prsou, kde lze zobrazovacími vyšetřeními zachytit nádory již v počátečním stadiu a dosáhnout tak i jejich vyléčení.
Jediným spolehlivým opatřením je však preventivní odstranění rizikových gynekologických orgánů.
Celoživotní riziko rozvoje karcinomu vaječníku a vejcovodu je u mutace BRCA1 téměř 60% a u BRCA2 až 30%. U běžné populace žen, které tuto mutaci nemají, je menší než 2 %. Riziko prudce roste po 35. roce u mutace BRCA1 a 45. roce u mutace BRCA2. Z toho důvodu je u pacientek po dosažení tohoto věku doporučeno odstranění rizikových orgánů, dělohy a obou vaječníků a vejcovodů.
Po odstranění pouze vaječníků a vejcovodů se riziko rozvoje gynekologického zhoubného nádoru u těchto pacientek výrazně sníží, přesto však i poté zůstává přibližně dvakrát vyšší než v běžné populaci. Je-li odstraněna také děloha, je již toto riziko nižší než u žen, které genetickou mutaci nemají. Proto by děloha měla být při operaci také odstraněna.
Operace jsou prováděny laparoskopicky v celkové anestezii, nejčastěji formou totální laparoskopické hysterektomie (odstranění dělohy) s oboustrannou adnexektomií (odstranění vaječníků a vejcovodů). Tento operační výkon trvá většinou od jedné do dvou hodin, podle konkrétních podmínek v dutině břišní. Doba hospitalizace bývá čtyři až pět dnů a rekonvalescence je díky minimálně invazivnímu operačnímu přístupu poměrně rychlá.
Po odstranění vaječníků je dle věku vhodné okamžité zahájení hormonální substituční léčby, která brání rozvoji obtíží spojených s předčasnou menopauzou.
Pacientky, které z různých důvodů preventivní operaci odmítnou a dojde u nich k rozvoji zhoubného nádoru, podstupují již v časném stadiu onemocnění nesrovnatelně více zatěžující operační výkon a následně léčbu onkologickou, většinou formou chemoterapie. Operační léčba u pozdních stadií tohoto zhoubného nádoru je pak ještě náročnější, pokud je vůbec možná. Tyto pacientky se nikdy zcela nevyléčí a na onemocnění dříve či později umírají.
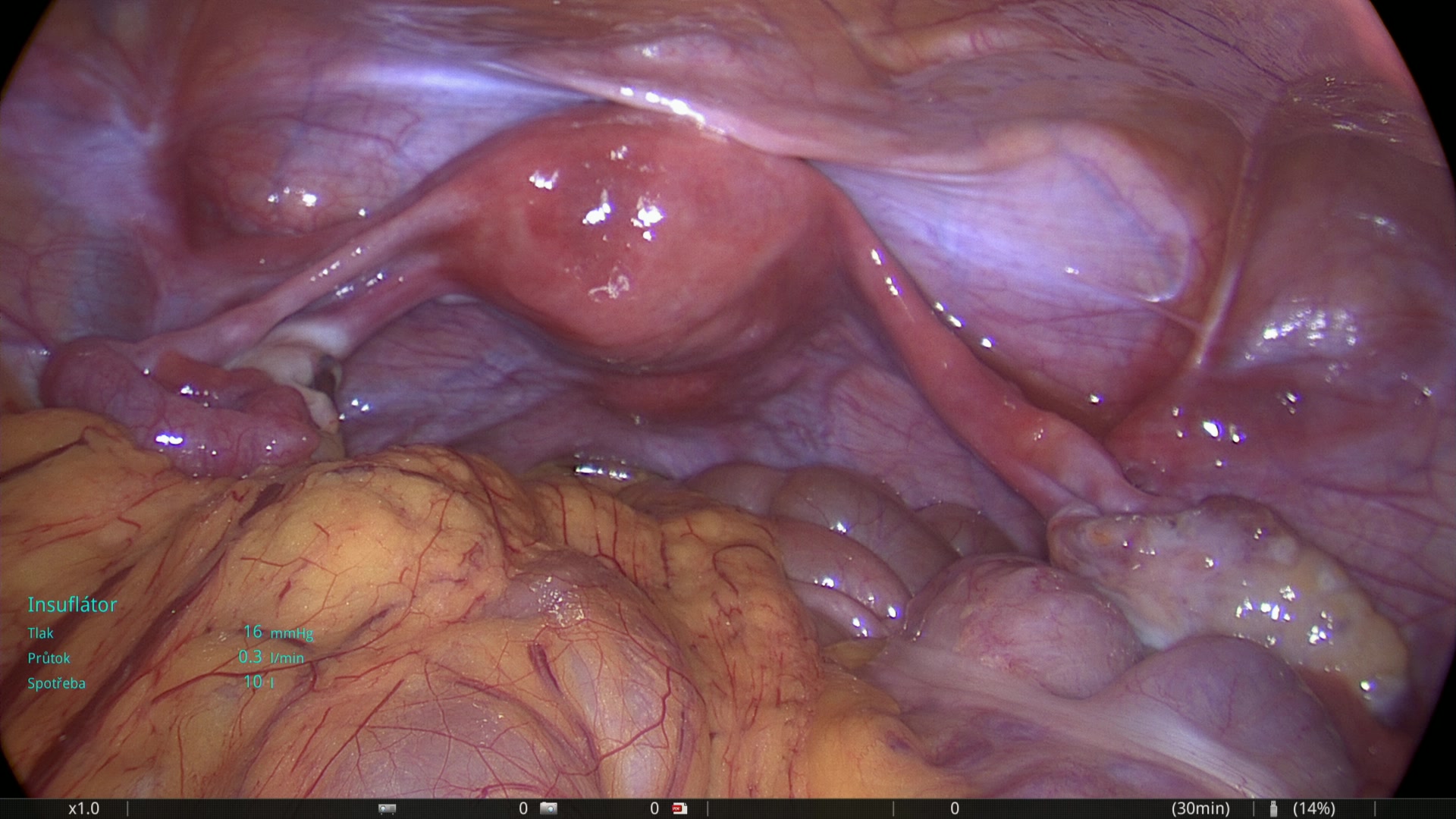
Vlevo: Laparoskopický pohled na zdravé vejcovody a vaječníky
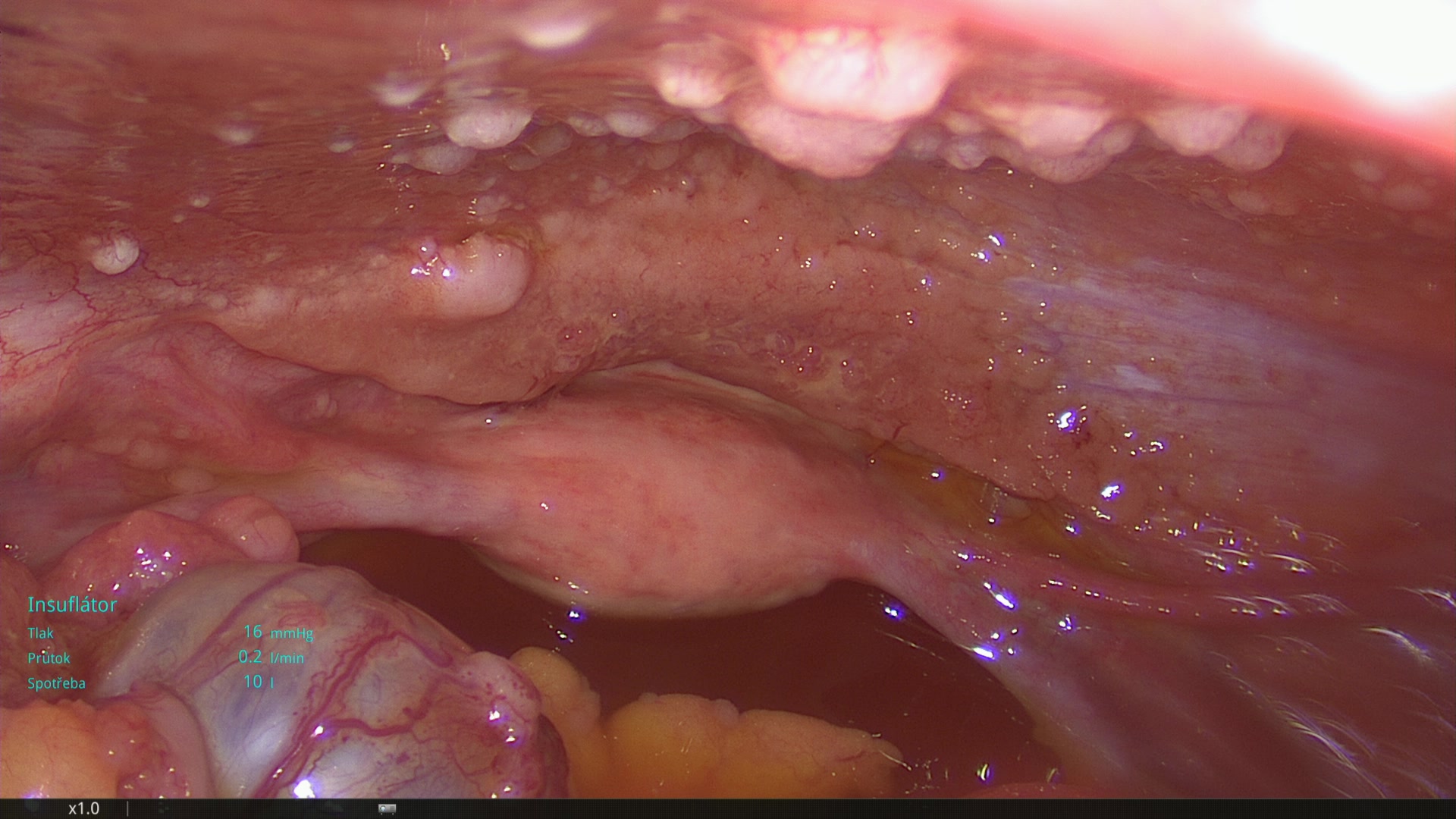
Vpravo: Laparoskopický pohled do ženské pánve při pokročilém karcinomu (bílé struktury jsou metastázy nádoru, který vznikl primárnĕ v jednom z vejcovodů nebo vaječníků. V tomto stádiu již často nelze stoprocentně určit, kde proces vzniku začal)
Pro páry, které v rámci programů mimoděložního otěhotnění přemýšlejí o možnostech zamezení přenosu genetické mutace na své budoucí potomky, je k dispozici preimplantační genetická diagnostika.
Jde o metodu pro páry podstupující proces umělého oplodnění, kdy u jednoho z partnerů byla zjištěna vrozená genetická mutace. Umožňuje genetické vyšetření zárodků vzniklých oplozením v laboratorním prostředí. Cílem je identifikovat a do dělohy ženy zavést takové embryo, které nepříznivou genetickou mutaci nenese.
MUDr. Martin Michal
Ambulance pro genetické predispozice
Gynekologicko-porodnické oddělení
Rakovina prsu je na světě nejčastějším zhoubným nádorem u žen. Přestože současné možnosti léčby umožňují s tímto onemocněním bojovat mnohem účinněji, než tomu bylo před 20 lety, počet žen, které tato zákeřná choroba postihne, každým rokem pomalu narůstá. Boj s rakovinou prsu se nepodaří v naší republice každým rokem vyhrát přibližně 1700 ženám. Včasné odhalení tohoto onemocnění na jeho počátku potom zásadně ovlivňuje úspěšnost léčby.
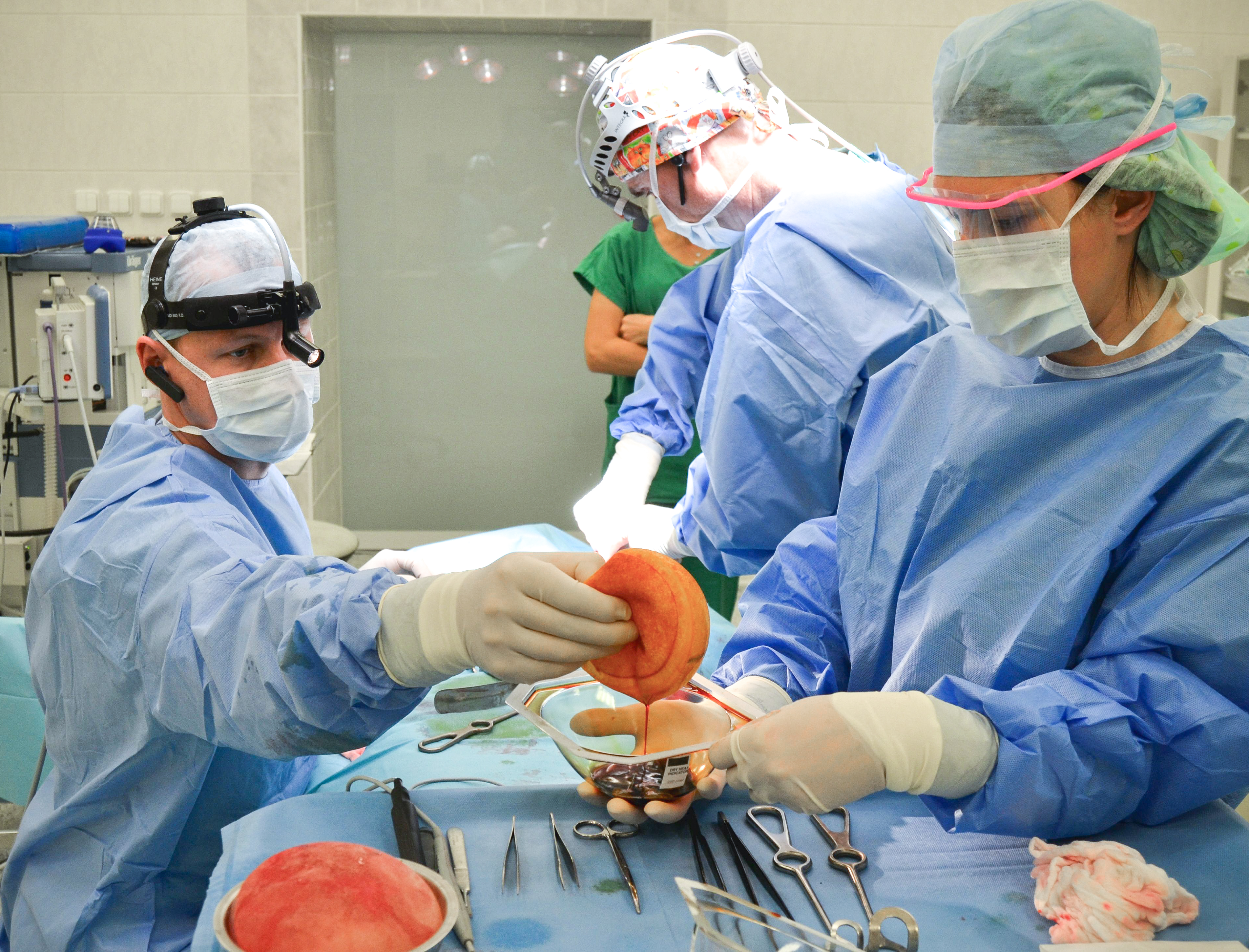
Zleva: MUDr. Pavel Kurial, prim. MUDr. Vladimír Mařík, Radka Kozáková; polyuretanové implantáty
Vyšetření ultrazvukové, mamografické a MRI (magnetická rezonance) tvoří hlavní nástroje umožňující časný záchyt tohoto onemocnění. Systém screeningových vyšetření je u nás dlouhodobě dostupný všem ženám, ale nezastupitelnou roli ve včasné detekci nádoru prsu hraje důležité samovyšetřování prsů, které by měla každá žena sama provést jednou měsíčně.
Výše zmíněné metody umožňují zachytit nádor, který je již v těle ženy přítomen. Současné poznání vědy na poli lékařské genetiky nám dokáže dát informaci o nádoru mnohem dříve, než vznikne. Dokáže nám dát nesmírně cennou zprávu o výši rizika pro danou ženu, že onemocní v určitém časovém horizontu rakovinou prsu. Ženy, u kterých výsledek genetického vyšetření na toto riziko upozorňuje, potom označujeme jako „ženy s rizikovým parenchymem prsů“. V jejich genetické výbavě se u nich vyskytují změny, tzv. mutace v určitých genech (nejznámější jsou BRCA1, BRCA2), které zvyšují riziko vzniku karcinomu prsu do určitého věku o desítky procent (až na 60–80 %) oproti tzv. ostatním geneticky nezatíženým ženám. Konkrétní míru rizika pro konkrétní ženu vypočítá lékař genetik po posouzení dalších informací. Co je podstatné, je, že tato zátěž rizikového parenchymu se potom přenáší dědičně na další generaci žen v rodině.
Doporučení a léčebné protokoly jsou otázkou multidisciplinárního přístupu mnoha oborů, jako jsou onkologie, radiologie, onkochirurgie, lékařské genetiky, patologie a dosti zásadní místo při rozhodování o způsobu léčby zaujímá plastická chirurgie. Protokoly vhodné léčby se stále vyvíjejí, zdokonalují a měly by být vždy tzv. šity na míru pro konkrétní pacientku. V zásadě je vždy rozhodováno mezi variantou sledování s pravidelným vyšetřováním ženy nebo operační léčbou. Vychází se vždy z klinických nálezů s ohledem na psychosociální a rodinné zázemí pacientky.
Z pohledu plastické chirurgie bych zde rád uvedl skutečnost, která vnáší světlo empatie do situace ženy s rizikovým parenchymem a současně poukazuje na vysoké nároky na provedení a výsledek operačního zákroku. Pacientka, která již rakovinou prsu onemocněla, je postavena do pro ni velmi náročné, ale jasné situace, že nádor je potřeba z prsu odstranit. To s sebou přináší již očekávané větší nebo menší změny výsledného tvaru prsu, v důsledku operačních zákroků, ev. ozáření apod. Kdežto žena, která má rizikový parenchym, má v podstatě aktuálně zdravé prsy a představa chirurgického zákroku je pro ni mnohem hůře uchopitelná, a není tak připravena akceptovat tvarovou změnu prsů. Dostávají se tady proti sobě dvě roviny. Rovina onkologická, kdy je snahou snížit riziko onemocnění ženy rakovinou prsu na minimum, a rovina estetická související s kvalitou života.
Z onkologického hlediska operační zákrok, tzv. oboustranná risk redukující mastektomie (RRM), znamená snížení rizika onemocnění rakovinou prsu u geneticky pozitivní pacientky z 60–80 % na 5–10 %. Tzn. riziko rakoviny prsu se sice významně sníží, ale nikoliv zcela odstraní. Hledisko kvality života souvisí s následky po odstranění prsní žlázy a zvoleným způsobem rekonstrukce (implantát, vlastní tkáň). Odstraněním prsní žlázy dojde ke ztenčení kožního krytu prsu, mohou vzniknout i nerovnosti, snížená citlivost prsního dvorce, nebo může být dvorec dokonce odstraněn, může se také vyskytnout i bolestivost. Tyto změny společně s tvarovou změnou prsu mohou ovlivnit psychiku pacientky, kvalitu sexu, plánování mateřství apod. Provedení RRM s rekonstrukcí prsními implantáty nelze tudíž srovnávat se zvětšováním prsů z estetické indikace. Riziko komplikací u RRM se pohybuje mezi 15–20 % v porovnání se 3 % u estetické augmentace. Je proto nelehkým úkolem plastické chirurgie, aby provedení RRM u pacientek s rizikovým parenchymem přineslo maximální snížení rizika rakoviny a současně prsa vypadala co nejlépe. Dále je nutné zdůraznit, že i po provedené operaci musí být žena pravidelně sledována a vyšetřována, jelikož jak bylo již zmíněno, ani po provedené operaci riziko rakoviny prsu zcela nevymizí.
Na Oddělení plastické chirurgie českobudějovické nemocnice je rekonstrukční chirurgie prsu jedním z nosných pilířů naší činnosti a jednotlivé operační techniky stále vylepšujeme a doplňujeme o nové poznatky a zkušenosti. Dokážeme nabídnout pacientkám kompletní spektrum rekonstrukčních zákroků na prsu jak s pomocí implantátů, tak s použitím vlastní tkáně. Rekonstrukce prsu je v současnosti nedílnou součástí komplexní péče o pacientky s rakovinou prsů a řadí se k ní rovněž péče o pacientky s diagnostikovaným rizikovým parenchymem při pozitivním genetickém vyšetření.
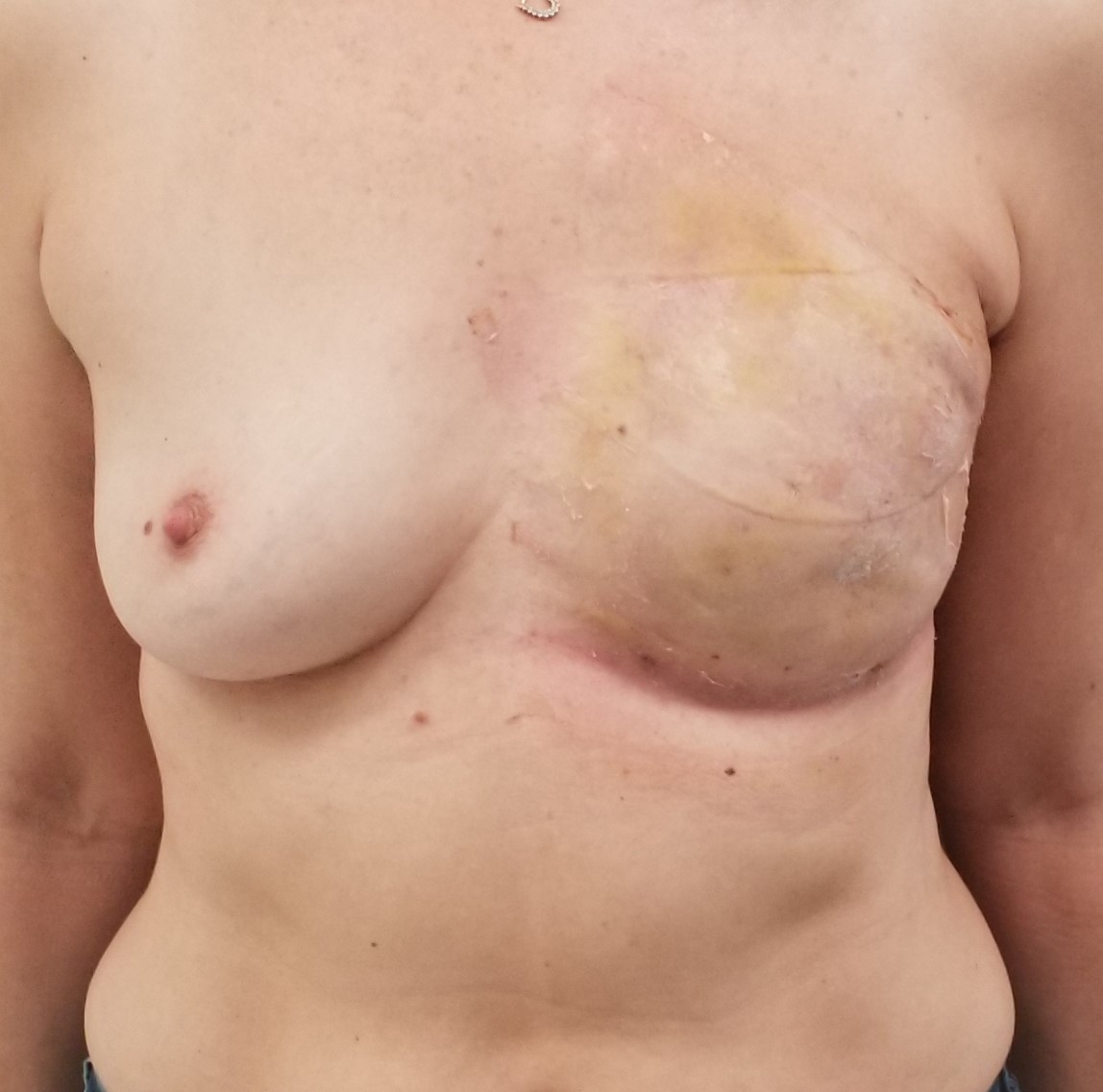
U žen s pozitivním vyšetřením na mutace genů BRCA1 a BRCA2, které se na základě doporučení mammárního týmu rozhodnou pro operaci, vycházíme při volbě operační techniky z velikosti a tvaru prsů, fyzické konstituce pacientky s ohledem na rizikové faktory výkonu a její osobnost. U štíhlejších pacientek s velikostí košíčků A–B bez přítomnosti výraznějšího poklesu prsů provádíme nejčastěji oboustrannou kůži šetřící mastektomii se zachováním dvorce (NSM, nipple sparing mastectomy) s okamžitou náhradou prsními silikonovými implantáty. Původní techniku subkutánní mastektomie s umístěním implantátů přímo pod kůži jsme již před více než 15 lety nahradili technikou umístění implantátu kompletně pod sval z přístupu z krajiny zevního prsního kvadrantu. Naučili jsme se ji v Římě od prof. Marcie Salgarello a přineslo to našim pacientkám bezpečnější uložení implantátů, méně komplikací, menší hmatatelnost implantátů a lepší vzhled v porovnání se standardní technikou. Nástup prsních implantátů s polyuretanovým povrchem umožnil jejich bezpečné umístění i pod kůži s dobrým estetickým vzhledem a menší pooperační bolestivostí. Jeví se tak nyní být novým nastupujícím trendem.
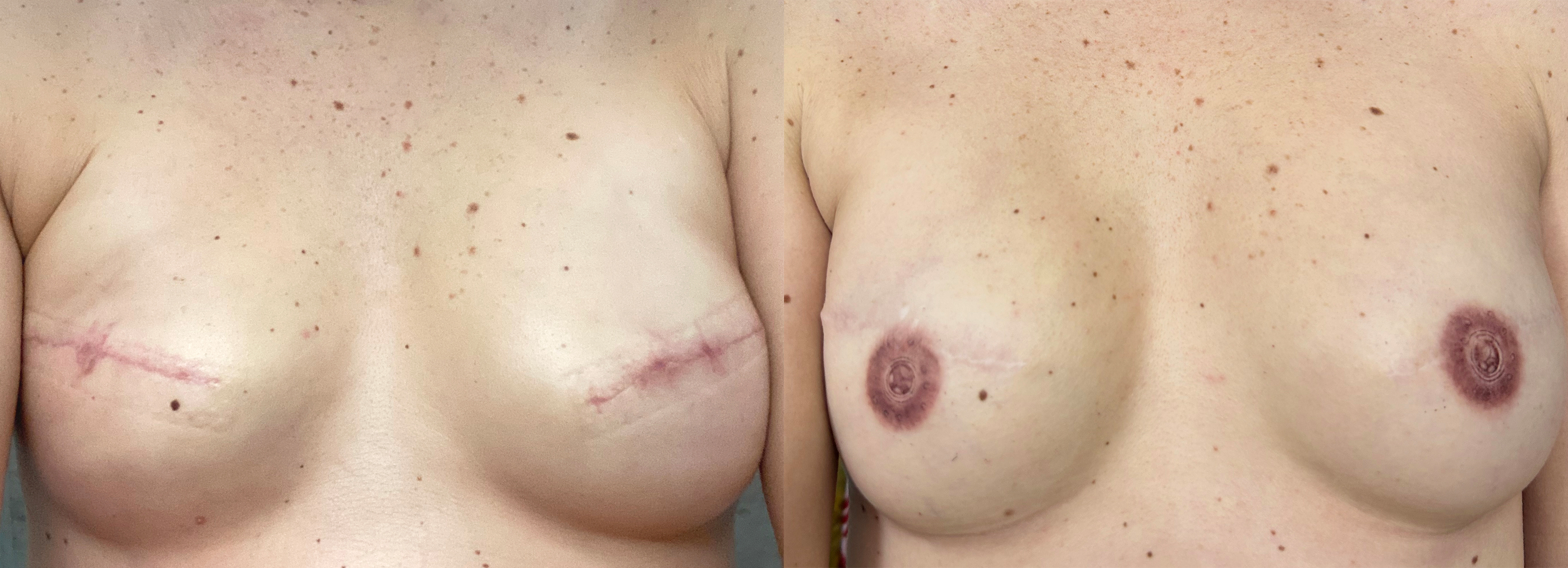
Ukázka preventivní kůži šetřící mastektomie (SSM) s okamžitou náhradou prsními silikonovými implantáty. Vlevo 2 měsíce po operaci, vpravo výsledek po roce s dokončenou 3D tetováží bradavek a dvorce.
U pacientek s košíčky C a většími, s poklesem prsů a dvorců provádíme tzv. kůži šetřící mastektomii s odstraněním dvorců (SSM, skin sparing mastectomy) s využitím dermálního laloku. Jizvy jsou stejné jako u standardní redukční mammaplastiky a dermální lalok zbavený povrchní vrstvy kůže umožňuje kompletní překrytí dolní části implantátu, který je umístěný pod sval. Dermální lalok zde velmi účinně nahrazuje umělou náhradu ADM síťku (acelulární dermální matrix), která je velmi nákladná a nepřináší lepší výsledky. U žen s pokleslými prsy se nám často daří dosáhnout lepšího estetického výsledku i po odstranění žlázy, než tomu bylo před operací. Otázka odstranit, či neodstranit prsní dvorec u pacientek s rizikovým parenchymem je stále předmětem studií, které zatím neprokázaly, že by odstranění dvorce mělo u nich vliv na přežití. I po odstranění dvorce u kůži šetřící mastektomie vždy určité malé množství prsní žlázy zasahující těsně ke kůži zůstane. U žen ve věku 30–40 let zpravidla dvorec zachováváme, pokud je to možné. Někdy je naopak lepší dvorec odstranit než čelit následkům komplikace z jeho ztráty. Ženy se nemusejí ztráty prsního dvorce tolik obávat. Následně umíme vytvořit novou bradavku nenáročným malým chirurgickým zákrokem. Dvorec je nejlepší vytvořit následně pomocí tetování. Našim pacientkám dáváme kontakt na šikovného zkušeného tatéra. V současnosti se umění tatérů posunulo na úroveň 3D tetování prsních dvorců, takže vytetovaná bradavka je potom k nerozeznání od skutečné, proto některé pacientky raději volí tuto techniku než operační rekonstrukci bradavky.
Další možností rekonstrukce u pacientek s rizikovým parenchymem prsů je náhrada pomocí vlastní tkáně v podobě oboustranného přenosu tzv. volného perforátorového laloku z podbřišku (DIEP). Kožní převis z krajiny podbřišku se v podstatě rozdělí na dvě části, kdy každá polovina má svoji cévní stopku s tepnou a žílou (vasa epigastrica inferior profunda) vypreparovanou z břišního svalu. Sval tak zůstane kompletně zachován a nedochází k oslabení břišní stěny. Oba laloky se potom volně přenesou (transplantují) každý na jednu stranu hrudníku, kde je předem provedena kůži šetřící mastektomie (SSM) a pod mikoroskopem jsou cévy našity na cévy příjmové (vasa thoracica interna).
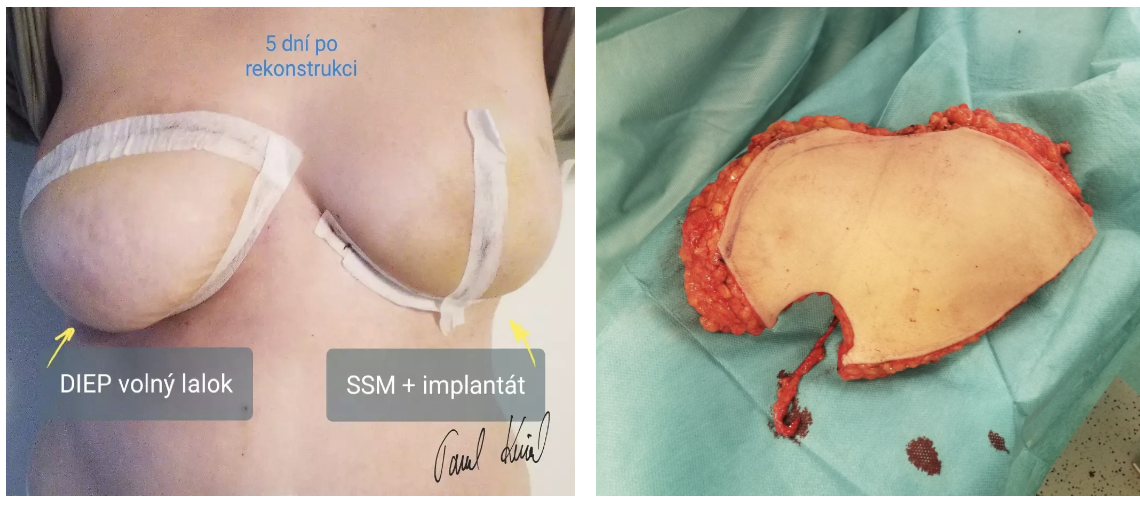
Vlevo: Rekonstrukce prsů - pravý prs karcinom, levý prs rizikový parenchym. Jednodobá rekonstrukce volným DIEP lalokem u pravého prsu, rekonstrukce implantátem s dermálním lalokem u levého prsu. Vpravo: Volný DIEP lalok z podbříšku před jeho přenosem na hrudník.
Tak se znovu obnoví krevní oběh v lalocích, což je základním předpokladem úspěšné rekonstrukce. Na břiše je následně provedena abdominoplastika, takže pacientky mají potom po odběru laloků hezčí břicho, než měly před operací. Tento způsob rekonstrukce provádíme zatím u žen, které již onemocněly karcinomem a prodělaly totální mastektomii.
Je to časově a technicky náročný výkon, pro pacientku velmi zatěžující, ale je to současně nejlepší způsob rekonstrukce u žen po ozáření. Jednostranná operace trvá přibližně 5–7 hodin. Oboustranný výkon v průměru 9 hodin. U pacientek s rizikovým parenchymem bez předchozího karcinomu jsme tento způsob rekonstrukce kvůli velké fyzické zátěži a rozsáhlému zásahu tohoto zákroku do organismu ještě neindikovali.
Nezmínil jsem zde další možné rekonstrukční postupy, které patří do našeho spektra operací, jako například rekonstrukce pomocí laloku ze zad (m. latissimus dorsi), posuvný lalok z břicha nebo přenos vlastního tuku (lipomodeling). Tyto techniky používáme jako alternativní hlavně u pacientek, které jsou po rakovině prsu. Osvojení si široké škály operačních technik nám umožňuje volit vždy tu nejvhodnější metodu rekonstrukce pro konkrétní pacientku.

Vlevo: Příprava tuku na lipomodeling prsů. Vpravo: Rekonstrukce levého prsu pomocí vlastního tuku.
To, že je rekonstruktiva prsů v českobudějovické nemocnici na takové úrovni, jaké se těší, je zásluhou velkého zájmu všech členů našeho týmu se na tomto programu podílet. Celá kapitola začala asi
před 20 lety přednáškou prim. MUDr. Vladimíra Maříka a MUDr. Pavla Kuriala o rekonstrukčních technikách pro místní onkology.
Od té doby postupně narůstaly počty rekonstrukcí prsů u žen po rakovině a staly se tak postupně součástí léčby. Lékaři si osvojovali nové operační postupy jak s implantáty, tak v lalokových plastikách.
S personálním posílením týmu se v této problematice erudovali další lékaři. Vedle MUDr. Jana Kaspera to byla MUDr. Hedvika Janoušková, která se v pozici specialisty pacientkám přicházejícím k rekonstrukci věnuje s velkým osobním nasazením a rozvíjí spolupráci s budějovickým centrem Mamma HELP. V současnosti aktivně na spolupráci s onkochirurgy navázal MUDr. Tomáš Votruba. Spolupracuje s Masarykovým onkologickým ústavem v Brně, kde provádí oboustranné rekonstrukce prsu pomocí DIEP laloků a jeho současné zkušenosti se zaváděním polyuretanových implantátů do rekonstruktivy prsů jistě přinesou další cenné poznatky. Náš tým doplňují skvělí lékaři v přípravě na atestaci MUDr. Petr Vodička, MUDr. Jakub Fau a nejmladší lékař MUDr. Thierry Ghosh, kteří do celého spektra výkonů naší plastiky rychle pronikají. Velký impulz pro naše oddělení přišel v podobě čerstvé posily MUDr. Mgr. Kristýny Procházkové, Ph.D., která k nám přešla z chirurgické kliniky v Plzni, kde se věnovala onkochirurgii prsu jak chirurgicky, tak na akademické úrovni. Tematice prsu by se ráda věnovala i jako plastický chirurg.
Věřím, že Oddělení plastické chirurgie má v naší nemocnici skvělý tým, který ve spolupráci s ostatními odbornostmi bude moci poskytovat pacientkám s rizikovým parenchymem a rakovinou prsu péči na té nejvyšší úrovni a pomůže jim tak čelit tomuto zákeřnému onemocnění.
MUDr. Pavel Kurial
zástupce primáře
Oddělení plastické chirurgie