Rozhovor s americkým neurochirurgem Jasonom A. Ellisem, M.D., který působí v prestižní newyorské nemocnici Lenox Hill Hospital - celý zpravodaj si můžete přečíst zde
Dnes jste se byl podívat na několik operací. Jaké jsou vaše dojmy?
Především musím říct, že vaše nemocnice je opravdu krásná! Jsem ohromen vybavením operačních sálů. Dopoledne jsem byl u dvou operací zúžených krkavic, které prováděl primář doc. MUDr. Jiří Fiedler, Ph.D., MBA. V této oblasti je průkopníkem řady metod. Jsem velmi rád, že jsem mohl pozorovat jeho práci a naučit se nějaké postupy. Velmi mě zaujalo, že při operování nedělá žádné nadbytečné pohyby. Operuje rychle a efektivně.
Operace mozkových cév jsou i vaší specializací?
Ano, specializuji se na cerebrovaskulární neurochirurgii. Provádím složité operace mozkových cév, podobně jako kolegové na zdejším Neurochirurgickém oddělení.
Pacienti, kteří podstupují operaci zúžených krkavic, kdy je tepna zúžena vlivem aterosklerotického plátu, jsou zpravidla důchodového věku, nezřídka i osmdesátníci. Jaká je věková skladba vašich pacientů s touto diagnózou?
Lenox Hill je specializovaným centrem pro tyto složité případy a i u nás je věkové spektrum pacientů velmi podobné. Nějaký čas trvá, než v krkavici vznikne aterosklerotický plát, který svým objemem začne výrazně omezovat průtok krve do mozku. Proto jsou k operaci převážně indikováni pacienti nad šedesát let.
Během let ale došlo k velkému posunu v lékové léčbě. Existují účinné léky na vysoký cholesterol, které se jmenují statiny. Ty vznik aterosklerotického plátu významně omezují. Léky na ředění krve, jako je aspirin a Clopidogrel, zase pomáhají v prevenci mrtvice vzniklé sraženinou. Další možností léčby zúžené krkravice, která je též dostupná na našem pracovišti, je endovaskulární léčba. Do zúženého místa se zavede stent (kovová trubička/výztuž), který cévu roztáhne a zpevní.
Díky zmíněným lékům a endovaskulární léčbě se snižuje počet pacientů, kteří potřebují otevřenou operaci. Nicméně pokud zúžení dosáhne určitého stadia, je jediným efektivním řešením operace, kdy jsou z cévy aterosklerotické pláty či krevní sraženiny odstraněny. Pacientů v tomto stadiu máme v našem centru stále dost. Musím říct, že pacienti zvládají i přes svůj pokročilý věk tento typ operace velmi dobře. Dokonce máme i osmdesátileté pacienty. Přestože jsem se věnoval i endovaskulární léčbě, klasické otevřené operace patří mezi mé oblíbené. Pořád se učím nové postupy, a i proto jsem tady, abych se něco naučil.
Jedním z velkých rozdílů v americkém a českém zdravotnictví je vzdělávání lékařů absolventů, tzv. rezidentů. V amerických seriálech je toto vždycky vykreslováno jako vysoce konkurenční prostředí, kdy mladí lékaři soupeří mezi sebou o místo v nemocnici. Jaká je realita? U nás si lékaři mohou vybírat z celé řady možností.
Neurochirurgie je v USA obecně velmi konkurenční prostředí. Je těžké získat místo jako mladý rezident (pozn. lékař v předatestační přípravě). Vzdělávat mladé neurochirurgy mohou jen některé fakultní nemocnice. Tyto nemocnice nabírají dva tři rezidenty ročně. Pak následuje velmi dlouhá příprava. Stejně jako v České republice potřebuje neurochirurg sedm let praktického vzdělání, což znamená určité omezení pro výběr neurochirurgů, kteří jsou Musíme být nejen dobří lékaři, ale také musíme umět projevit soucit Rozhovor k dispozici. Proto i v USA existují oblasti, kde je nedostatek neurochirurgů, zejména v menších městech. New York samozřejmě takové problémy nemá, protože tady by chtěl pracovat každý.
Pokud se rezidenti osvědčí a zvládnou všechny zkoušky, znamená to, že dostanou v nemocnici automaticky práci?
Každému, kdo dokončí neurochirurgický trénink, je nabídnuta pracovní pozice. Ale možná to není ta perfektní práce, o které vždy snili. I proto se většina neurochirurgů rozhodne pro soukromou praxi. Jen 20 až 30 procent rezidentů jde pracovat do univerzitních nemocnic.
Jak soukromá praxe funguje?
Neurochirurg je podnikatel, který má vlastní praxi a může získat možnost ošetřovat své pacienty v různých nemocnicích. Já osobně nemám soukromou praxi, pracuji v univerzitní nemocnici. Rozdíl mezi soukromou a univerzitní nemocnicí tkví v rozsahu péče. Univerzitní pracoviště jsou zpravidla referenčními centry, kde se provádějí složitější operace. Soukromé nemocnice pak své pacienty posílají právě do těchto referenčních center.
Primář vašeho oddělení, David Langer, M.D., založil startup, který vyvinul aplikaci umožňující mimo jiné přepis mluveného slova. Své konzultace s pacienty nahráváte a pak jim posíláte přepis. Jak se vám tato aplikace osvědčila?
Firma, kterou David Langer založil, se jmenuje Playback Health. Ta umožňuje pacientovi poslechnout si komunikaci s lékařem v mobilním telefonu či počítači, aby si připomněl informace, které mu byly sděleny během konzultace. Pacienti tuto možnost velmi oceňují. V době, kdy s nimi mluvíme, jsou úzkostní, hlavou se jim honí spousta myšlenek. Potřebují mít možnost si informace znovu v klidu projít.
Jako neurochirurgové sdělujeme pacientům informace, které jsou pro ně hodně těžké. Někdy diskutujeme o záležitostech života a smrti. Lidé jsou v těchto chvílích plní úzkosti, strachu a z ústního sdělení si pamatují tak 20 až 30 procent. Takže jakákoli příležitost, kterou máme, aby informace byla pro pacienta nebo jeho rodinu více srozumitelná, je důležitá.
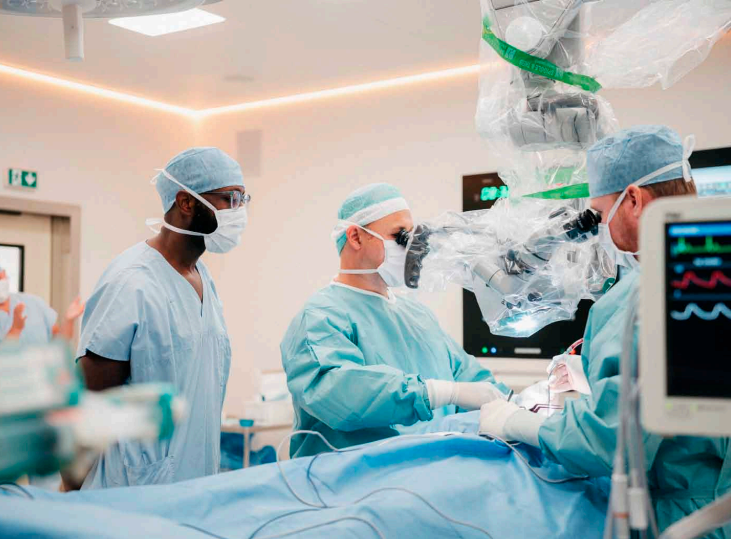
Jason A. Ellis, M.D. sleduje prim. doc. MUDr. Jiřího Fiedlera, Ph.D., MBA a MUDr. Petra Košťála, Ph.D., při operaci zúžené krkavice
Je komunikace součástí vašeho vzdělání na univerzitě nebo je to něco, co se musíte naučit během své praxe?
Způsobu komunikace s pacientem se říká „bedside manner“. A ten má každý lékař jiný. To se nevyučuje. Mnoho z toho si osvojíte jednáním s pacienty a rozvíjením vlastního stylu.
„Bedside manner“ a komunikační techniky budou u každého lékaře jedinečné, což je důvod, proč je dobré mít standardizované informace, ke kterým se pacienti mohou vrátit a které jsou nezávislé na stylu komunikace daného lékaře.
Funguje zmíněná aplikace pro vás také jako zpětná vazba? Stalo se vám někdy, že jste byl přesvědčený, že jasněji už informaci podat nelze, ale pacient jí stejně neporozuměl?
Vždycky si myslím, že jsem se vyjádřil stoprocentně jasně a že pacienti si zapamatují všechno. Ale jak jsem již řekl, data ukazují, že pacienti si z vašeho sdělení zapamatují jen 20 až 30 procent. Nehledě na to, co a jak říkáte.
Možná si zapamatují, že říkáte, že operace je vysoce riziková a že existuje nebezpečí, že při ní mohou zemřít. Detaily operační techniky, kterou použijete, si pamatovat nebudou.
Tomu rozumím. Myslím, že v okamžiku, kdy by mi lékař řekl, že musím na operaci, kterou nemusím přežít, můj mozek by se okamžitě vypnul a nedokázala bych vnímat už vůbec nic.
Když poprvé potkám pacienty na konzultaci a řeknu jim, že potřebují operaci, jsou šokovaní už jen skutečností, že operaci skutečně potřebují. Zpravidla se nerozhodují okamžitě, ale berou si čas na rozmyšlenou. Obvykle pouze sbírají informace, pak jdou domů, proberou to s rodinou a pak mě po několika dnech kontaktují, abychom prodiskutovali další detaily.
Jaké jsou vaše další plány s umělou inteligencí (AI) na vašem oddělení?
V současnosti používáme AI pro interpretaci některých našich interakcí s pacienty a generování, ne přepisu, ale spíše popisu této interakce. Pacientům AI pomáhá, aby si vzpomněli na to, co bylo řečeno.
Nejbližším výsledkem používání AI by mohlo být snížení administrativní zátěže. V USA je to hlavně dokumentace potřebná k získání schválení pojišťovny, že operaci proplatí. AI může být prediktivní v některých ohledech a může se podílet na některých administrativních úkolech, jako je plánování. To jsou věci, které lékaři ocení, protože jsou pro ně velmi zatěžující.
Zleva: prim. doc. MUDr. Jiří Fiedler, Ph.D., MBA, Jason A. Ellis, M.D. a MUDr. Barbora Musilová
AI už se používá i ke čtení rentgenového snímku a podobně. Používáte ji i v této oblasti?
Ano, využíváme ji například při zhodnocení snímku cévního řečiště pacienta, zda nemá cévní výduť. AI dokáže zachytit některé velmi malé patologické změny, rané nádory nebo velmi malá aneurysmata (cévní výdutě), která by mohla být lidským okem přehlédnuta. Takže v tomto směru je výhodné umělou inteligenci používat.
Ale ještě nejsme v bodě, kdy bychom jí plně důvěřovali, že nám dá kompletní odpověď. AI může dělat prvotní vyhodnocení, ale pak to musí zkontrolovat lékař. My jsme ti, kdo rozhodují o léčbě.
Administrativa tedy zatěžuje personál i v USA. Jak vlastně vypadá váš pracovní týden?
V rámci týdne mám tři typy dní. První je ambulantní. Dva dny z týdne jsem v ambulanci, kde mám konzultace s pacienty. Obvykle ordinuji od 9 do 16 hodin a tyto dny jsou svojí délkou víceméně dané. Pak mám dva dny, kdy operuji. Ty už tak pevný rámec nemají.
Obvykle si na operační den plánuji dva až čtyři pacienty. Pokud mám jen dva pacienty, obvykle začnu operaci v 7.30 ráno a můžu být hotový pravděpodobně kolem 14. nebo 15. hodiny. Pokud mám čtyři operační výkony, pak mohu zůstat v nemocnici až do 19. nebo 22. hodiny. To je proměnlivé. A k tomu všemu se ještě přidává péče o pacienty, kteří jsou hospitalizovaní. Takže obvykle dvakrát denně obcházím své pacienty – kolem sedmé ráno a než jdu domů. Vše se odvíjí od operačního programu, ale mezi 15. a 19. je navštívím vždy, abych se ujistil, že jsou v pořádku. Řekl bych, že průměrně v nemocnici pracuji na 12hodinové směny.
Třetí typ dne je kombinací administrativní práce, výzkumu a radiochirurgie. Každý týden trávím půl dne radiochirurgií, kdy operuji gama nožem.
Také mám někdy noční službu na telefonu. Nemusím být v nemocnici, ale musím být dostupný pro naléhavé případy. Běžnou péči zajišťují rezidenti, lékaři po atestaci (tzv. fellows) a physician assistants. (pozn. pracovní pozice typická pro USA, vzděláním něco mezi lékařem a sestrou. Starají se o pacienty, ordinují léky, asistují při operačních výkonech. Vše ale stále probíhá s dohledem lékaře.)
Takže máme spoustu schopných lidí, kteří se o pacienty starají v nonstop režimu. Pokud je nutná akutní operace, pak přijde hlavní lékař.
BM: Nemohu se nezeptat, jak dokumentární seriál Lenox Hill Hospital, který natočila společnost Netflix, ovlivnil vaši práci?
Seriál byl pro naše oddělení určitě přínosný. Přinesl nám publicitu, a především uznání za dobrou práci, kterou děláme. Ukázal veřejnosti, jak lékaři a konkrétně neurochirurgové pracují. Mohli vidět naši vášeň, odhodlání a to, co nás motivuje každý den.
Pracujeme i s velmi nemocnými pacienty i jejich rodinami. Seriál ukazuje, že jsme také lidé a že máme city. Musíme být nejen dobří lékaři, ale také musíme umět projevit soucit. Jsem rád, že na toto dokázal seriál upozornit. Velmi věrně vykreslil, jací jsme a jak svou práci děláme. Jak se staráme o pacienta a jeho rodinu. U nás pracují skvělí zdravotníci, kteří jsou zároveň úžasní lidé.
BM: Proč jste se rozhodl pracovat v Lenox Hill Hospital?
Neurochirurgické oddělení v Lenox Hill má zajímavý příběh. Ve srovnání s některými nemocnicemi v New Yorku je relativně nové. David Langer založil toto oddělení před deseti lety. Musel ho budovat úplně od nuly. Když budujete oddělení od nuly, dává vám to příležitost nastavit směr, kterým chcete, aby se ubíralo. Poskytuje vám to skvělou příležitost formovat kulturu podle vašich představ. To mě lákalo. Byl jsem Davidův první zaměstnanec. Dal mi příležitost růst a také možnost dělat věci po svém, být kreativní a inovativní. Je to jako práce pro startup, což je velmi vzrušující, protože nejste omezeni historií.
BM: Co děláte pro rovnováhu mezi pracovním a osobním životem?
Když nejsem v práci, obvykle jsem doma se svým dvouletým synem. V rámci práce také hodně cestuji. Tam je též vždy čas i na nepracovní aktivity. Rád cestuji i se svou rodinou.