Článek vysvětluje, co se skrývá za názvy Centrová léčiva, VILP a Orphan drugs - celý zpravodaj si můžete přečíst zde
Centrová léčiva se používají k léčbě závažných onemocnění jako například roztroušená skleróza, revmatoidní artritida nebo nádory. Označení „centrová“ získala díky tomu, že jejich podávání je soustředěno do specializovaných center.
Centra vysoce specializované péče“ jsou akreditovaná zdravotnická zařízení, která splnila určitá kritéria a kterým Ministerstvo zdravotnictví přidělilo status specializovaného centra. Kritéria pro udělení statusu specializovaného centra jsou velmi přísná, je nutno mít dostatečný počet atestovaných lékařů specialistů, dále je nutné disponovat moderní přístrojovou diagnostickou a léčebnou technikou. Centra také musí být zapojena do klinických studií (realizace výzkumné činnosti). Platnost akreditace specializovaného centra je 5 let a poté musí dané pracoviště žádat o akreditaci znovu (tzv. reakreditace). Specializovaná centra můžeme laicky rozčlenit podle nemocí, které se v nich léčí. Nejčetnější jsou komplexní onkologická centra (KOC) a toto centrum je i v Nemocnici České Budějovice, a.s. Dále existují například specializovaná transplantační centra, perinatologická centra aj. Úhrada centrových léků má svá specifika. Výši úhrady centrového léku stanovuje Státní ústav pro kontrolu léčiv (SÚKL) ve správním řízení. Každá zdravotní pojišťovna (ZP) má smlouvu s příslušným specializovaným centrem, kde je centrový lék indikován, a smlouva se ZP je vázána na konkrétní diagnózu, to znamená, že , pacient musí splňovat tzv. „indikační kritéria“, která jsou velmi přísně nastavena, aby mohl být léčen centrovým lékem a tato léčba byla uhrazena. Zdravotní pojišťovna si také často určí částku – výši úhrady, tedy kolik bude za centrový lék hradit. Je to trochu paradox, ačkoliv má lék úhradu stanovenou ve správním řízení SÚKLem, zdravotní pojišťovny si přesto určují výši úhrady, kterou jsou ochotny hradit.
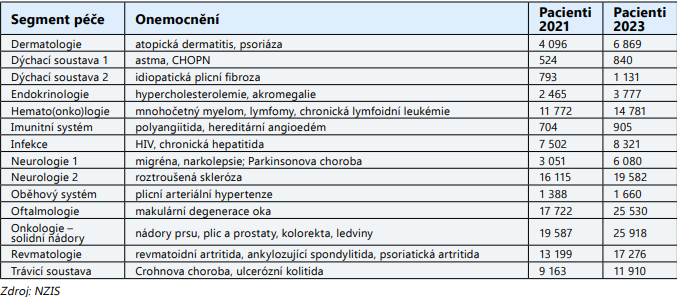
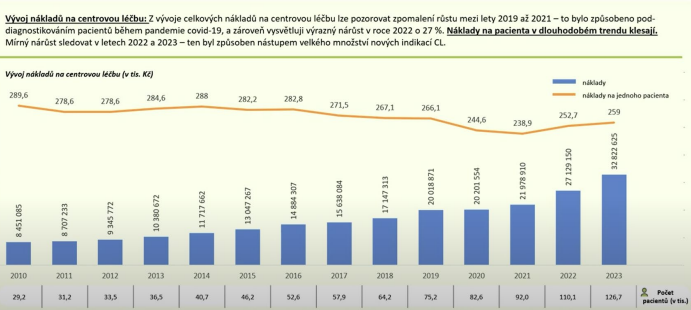
Dalším paradoxem úhrady centrových léků je fakt, že některé zdravotní pojišťovny určitý centrový lék konkrétnímu centru hradí a jiné zdravotní pojišťovny ten samý lék specializovanému centru neuhradí. Na český trh s léčivy neustále přicházejí nová centrová léčiva, a díky tomu jsou tyto léky dostupné pro stále více pacientů. Z hlediska struktury onemocnění jsou centrová léčiva nejvíce využívána v oblasti onkologie, hematologie, revmatolgoie, neurologie, gastronerologie, oftalmologie, infektologie a dermatologie. Detailní data o počtu pacientů léčených centrovými léčivy lze najít na stránkách www.nzis.cz (Národní zdravotnický informační systém). Jedná se o data zdravotních pojišťoven, kolika pacientům byla centrová léčba uhrazena. Zde jen uvádím lehký výčet srovnání léčených diagnóz za rok 2021 a za rok 2023. Data za rok 2024 ještě nejsou k dispozici, ale lze očekávat, že bude nadále pokračovat trend zvyšujícího se počtu pacientů, kteří se centrovými léčivými přípravky léčí. A zde je nutno si položit otázku, jak budou plátci (zdravotní pojišťovny) a Ministerstvo zdravotnictví reagovat na trend vzrůstající preskripce (předepisování) centrových léků. Centrová léčiva jsou plně hrazena zdravotními pojišťovnami, pacient za léky nedoplácí. V grafu můžeme vidět, že v posledních letech prudce vzrůstá objem finančních prostředků pro centrové léky. Pozitivním prvkem je, že cena centrových léků nevzrůstá, ale pacientů se léčí čím dál více.
VILP
Tajemná zkratka VILP ukrývá označení pro „vysoce inovativní léčivý přípravek“ (v anglické literatuře se můžeme setkat se zkratkou HMP – Highly Innovative Medicinal Product). Tyto moderní přípravky nabývají dnes na významu spolu s tím, jak dochází k prudkému rozvoji léčiv v oblasti vzácných a specifických onemocnění (např. onkologických, metabolických). Přesnou definici, co je VILP, nalezneme v zákoně č. 48/1997 Sb., Zákon o veřejném zdravotním pojištění a o změně a doplnění některých souvisejících zákonů: „Za vysoce inovativní lze označit léčivý přípravek určený pro léčbu vysoce závažného onemocnění, kterým se rozumí onemocnění vyžadující trvalou nebo dlouhodobou hospitalizaci, onemocnění vedoucí k častým opakovaným hospitalizacím po dobu několika let nebo k invaliditě, onemocnění, které má za následek trvalé závažné poškození zdraví, úplnou nebo téměř úplnou ztrátu zraku, sluchu, řeči nebo pohybu, nebo onemocnění, které zkracuje předpokládanou délku života více než o 20 %. Dostupné údaje o takovém vysoce inovativním léčivém přípravku musí dostatečně průkazně odůvodnit jeho přínos pro léčbu vysoce závažného onemocnění.“

VILP souhrnně:
• Klinický přínos – výrazně lepší výsledky léčby oproti standardní terapii
• Unikátnost – na trhu s léčivy v České republice není dostupná srovnatelná léčba
• Přínos pro pacienty – může významně prodloužit život, zlepšit jeho kvalitu nebo vyléčit onemocnění
• VILP je indikován na vysoce specializovaných pracovištích Jedná se o velmi nákladné (drahé) léčivé přípravky, které se vyznačují specifickým systémem úhrady. VILP přípravky jsou v režimu tzv. dočasné úhrady. Dočasná úhrada léčivého přípravku znamená, že lék je z veřejného zdravotního pojištění hrazen po omezenou dobu, a poté musí být přípravek dán do režimu trvalé úhrady, nebo režimu bez úhrady. Trvalá úhrada znamená, že jedná se o úhradu léčivého přípravku ze zdravotního pojištění, výši a podmínky úhrady stanovuje opět SÚKL ve správním řízení. Informace o tom, kolik pacientů je v současné době léčeno VILP přípravky, není k dispozici, ale lze předpokládat, že počty pacientů budou narůstat s tím, jak se zvyšuje úroveň medicíny. VILP mohou být v režimu dočasné úhrady 3 roky (tzv. první dočasná úhrada) a poté ještě s následným znovustanovením/ prodloužením další 2 roky (tzv. druhá dočasná úhrada), celkem tedy 5 let. Poté buď přejdou do režimu trvalé úhrady jako ostatní běžně dostupné léčivé přípravky, nebo úhradu zcela ztratí. Při schvalovacím procesu VILP musí farmaceutická firma (MAH) o schválení dočasné úhrady doložit mimo jiné, jak tyto léčivé přípravky při reálném užívání v praxi zatíží státní rozpočet. Zde hovoříme o tzv. analýze nákladové efektivity VILP. Dočasná úhrada také podléhá režimu schválení SÚKLem. Pokud VILP po 5 letech ztratí úhradu a zároveň nezíská trvalou úhradu, je podle zákona povinností žadatele (MAH) doléčit všechny pacienty na terapii tím konkrétním přípravkem a zaplatit jim léčbu v délce maximálně 24 měsíců. Mechanismus dočasné úhrady VILP přípravků slouží k tomu, aby se i čeští pacienti dostali k nejnovějším léčivým přípravkům, které ještě neprošly všemi schvalovacími procesy a je u nich potřeba delší časový prostor (5 let), aby se prokázalo, nebo naopak neprokázalo, že lék splňuje všechny deklarované požadavky a je v dostatečné míře doložen jeho léčebný účinek. Souhrnně VILP přípravek je k dispozici max. 5 let poté může přejít do režimu trvalé úhrady, který má úhradu ze zdravotního pojištění nebo se jedná o přípravek bez úhrady. Proces získání trvalé úhrady není jednoduchý. Je třeba doložit důkazy o účinnosti, bezpečnosti nákladové efektivitě a další. Vše opět posoudí SUKL a vydá stanovisko a z VILP přípravku se stane „centrový“ lék. Počet pacientů, kteří jsou léčeni vysoce inovativními léky také kontinuálně roste.
Orphan drugs
Další tajemný název, který v českém překladu znamená „léčivé přípravky pro vzácná onemocnění“. Jedná se o léčivé přípravky určené pro léčbu život ohrožujícího nebo chronicky invalidizujícího onemocnění, které postihuje velmi malý okruh pacientů. V řeči čísel se jedná o 5 pacientů z populace 10 000 osob. Většina vzácných onemocnění má genetický původ, jsou progresivní (nemoc se vyvíjí rychle v čase). Příklady vzácných onemocnění jsou Huntingtonova nemoc, cystická fibróza, ALS – amyotrofická laterální skleróza. Pro většinu vzácných onemocnění neexistuje účinná léčba, orphan drugs většinou pouze zpomalí průběh nemoci, zlepší dočasně kvalitu života pacienta. Protože jsou orphan drugs určeny pro velmi úzkou skupinu pacientů, je cena těchto léčivých přípravků velmi vysoká. Orphan nejsou pro farmaceutické firmy příliš rentabilní. Proto je tato skupina léčiv ve speciálním režimu úhrady, kterou určuje Ministerstvo zdravotnictví (MZ), ne SUKL. MZ vydá pro SÚKL závazné stanovisko o výši úhrady. Závěrem lze říci, že v České republice je pacientům umožněn rychlý a transparentní přístup k nejnovějším inovativním terapiím, jsou k dispozici moderní účinná léčiva pro specifická onemocnění. Vzhledem k rychlému nárůstu počtu vysoce specializovaných a finančně náročných centrových léčiv lze očekávat, že dostupné finanční prostředky systému veřejného zdravotního pojištění nebudou dlouhodobě postačovat k plnému pokrytí všech těchto terapií.
PharmDr. Barbora Vařejková, Lékárna